透析科普|警惕促红素的副作用
随着我国透析水平的提高,贫血指标-血红蛋白达标率水平逐步提升。(如下图)
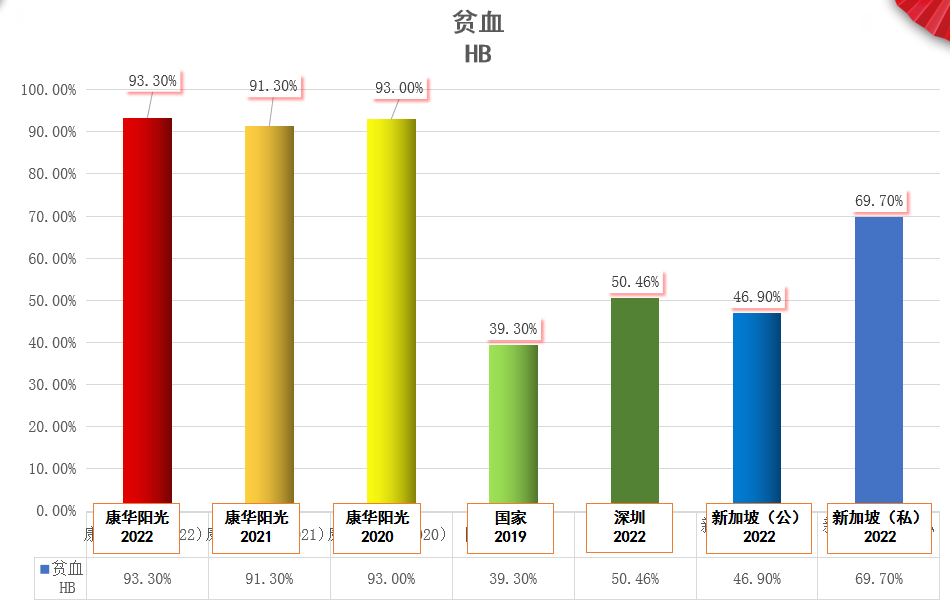
血红蛋白达标率对比
但是贫血改善单纯看血红蛋白水平其实是不够的,还要看到背后是如何改善的?比如说据笔者所知,同样的血红蛋白水平背后促红素用量却有着很大差别,不少中心对于一般体重水平(50-60kg)的肾友,每周促红素用量都超过15000甚至达到20000单位,但康华阳光的用量却一般每周仅需10000单位。
为什么康华阳光能够用更少的剂量就能更好的贫血改善效果呢?对此,国际文献及学术资料的研究发现:过大的促红素剂量存在严重的潜在风险。下面就让我们来看看具体有哪些风险吧。
01 促红素的潜在副作用
有相关研究提出,长期大剂量使用促红素增加以下相关风险:
触发或恶化癌症病情,加速恶性肿瘤的生长
增加血管栓塞的风险,包括内瘘堵塞和心脑血管堵塞
血压增高
其中,促红素会增加血管堵塞的风险很容易理解。
因为促红素有助于改善贫血,贫血改善了则意味着血红蛋白增加,血液粘稠度增高。而血液变得粘稠后会更加容易形成血栓,也更加容易堵塞。这种血管堵塞发生在内瘘,就是内瘘堵塞;发生在心脑血管,就是心梗或中风。
此外促红素还有升高血压的副作用,对于血压控制不太理想的肾友来说,这种副作用也是需要关注的。
那么为什么促红素还会加速恶性肿瘤生长呢?解释如下(以下机制尚属于假说阶段):
加速肿瘤生长
施打进体内的促红素,和肿瘤细胞上的 EPO 接受器(erythropoietin receptor, EpoR)结合,可加速肿瘤细胞的增生、减缓细胞凋亡、抵销治疗恶性肿瘤的疗效。
降低免疫力
被活化的单核球与巨噬细胞的表面有 EPO 接受器(EpoR),和红血球生成素结合后,会抑制发炎反应相关基因,导致免疫低下,身体的免疫细胞无法侦测到恶性肿瘤细胞并加以清除之,进而让肿瘤得以继续生长。
增加供氧,促进转移增加局部组织输送至肿瘤细胞的供氧量;同时也会促进淋巴管生成,以致恶性细胞转移扩散至淋巴结。
02 降低促红素副作用:您需要个性化+无伤害透析
既然大剂量使用促红素有这么多、这么严重的潜在风险,那么应该如何降低甚至避免呢?
关键在于通过个性化+无伤害透析提升透析充分性,以降低促红素用量,规避大剂量促红素带来的风险。
研究证明,透析不充分可以引起促红素的低反应性,这意味着透析不充分的肾友将需要大剂量的促红素才能实现贫血改善,并承受大剂量促红素的潜在副作用。
因此,降低促红素的潜在副作用,您需要:
1.个性化+无伤害透析提升透析充分性,降低促红素使用剂量。(目前最重要)
2.全程冷链正确储存促红素(2-8摄氏度),避免促红素变质。
3.采用更高标准的透析用水,规范使用铁剂,减少血滤以降低潜在炎症。
上述每个细节似乎都不复杂,但是透析质量的提升正是来源无数个细节的用心与积累,希望这篇科普可以提醒肾友们审视自身促红素使用剂量,选择更高透析充分性的中心以提效减量,规避促红素的潜在风险,以获得更长的生存年限和更好的生活质量。
PS:国际指南指出,促红素最大剂量为每周促红素剂量超过450U/kg(静脉注射)或300U/kg(皮下注射),对于一个体重为50kg的肾友,最大剂量为每周22500U(静注)/15000U(皮下),如果你的促红素用量接近或高于这一标准,则意味着促红素剂量偏大,需要警惕。具体关于您现在正在施打多少剂量的促红素,建议可以咨询所在中心医护。
参考文献:
The Use of Erythropoiesis-Stimulating Agents in Patients With CKD and Cancer: A Clinical Approach. Am J Kidney Dis. 2019 Nov;74(5):667-674.
Anemia management in cancer patients with chronic kidney disease. Semin Dial. 2019 Nov;32(6):513-519.
Venous Thromboembolism Prophylaxis and Treatment in Patients With Cancer: ASCO Clinical Practice Guideline Update. J Clin Oncol. 2020 Feb;38(5):496-520.
Management of Cancer-Associated Anemia With Erythropoiesis-Stimulating Agents: ASCO/ASH Clinical Practice Guideline Update. J Clin Oncol. 2019 May;37(15):1336-1351.
KDIGO Clinical Practice Guideline for Anemia in Chronic Kidney Disease. Kidney Int. Suppl. 2012;2(4):279-335.
